Oversikt
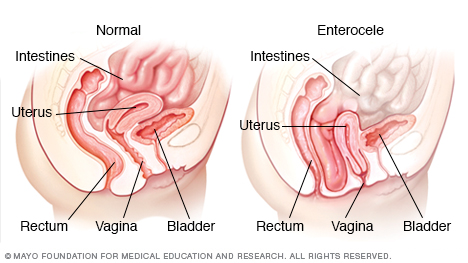
Tynntarmsprolaps, også kalt enterocele, oppstår når tynntarmen synker ned i den nedre bekkenhulen og skyver på den øvre delen av skjeden, og skaper en bule. Ordet «prolaps» betyr å skli eller falle malplassert.
Fødsel, aldring og andre prosesser som legger press på bekkenbunnen kan svekke musklene og leddbåndene som støtter bekkenorganene, noe som øker sannsynligheten for at det oppstår prolaps i tynntarmen.
For å håndtere tynntarmsprolaps er egenomsorgstiltak og andre ikke-kirurgiske alternativer ofte effektive. I alvorlige tilfeller kan du trenge kirurgisk reparasjon.
Symptomer
Mild tynntarmsprolaps kan ikke gi noen tegn eller symptomer. Men hvis du har betydelig prolaps, kan du oppleve:
- En trekkende følelse i bekkenet som letter når du legger deg
- En følelse av bekkenfylde, trykk eller smerte
- Korsryggsmerter som lindrer når du legger deg
- En myk bule av vev i skjeden din
- Vaginalt ubehag og smertefullt samleie (dyspareunia)
Mange kvinner med tynntarmsprolaps opplever også prolaps av andre bekkenorganer, som blære, livmor eller endetarm.
Når trenger du å oppsøke lege?
Du må oppsøke lege hvis du utvikler tegn eller symptomer på prolaps som plager deg.
Hva forårsaker tynntarmsprolaps?
Økt trykk på bekkenbunnen er hovedårsaken til enhver form for bekkenorganprolaps. Tilstander og aktiviteter som kan forårsake eller bidra til tynntarmsprolaps eller andre typer prolaps inkluderer:
- Graviditet og fødsel
- Kronisk forstoppelse eller belastning med avføring
- Kronisk hoste eller bronkitt
- Gjentatte tunge løft
- Å være overvektig eller fedme
Graviditet og fødsel
Graviditet og fødsel er de vanligste årsakene til bekkenorganprolaps. Musklene, leddbåndene og fascia som holder og støtter skjeden din strekker seg og svekkes under graviditet, fødsel og fødsel.
Ikke alle som har fått barn utvikler bekkenorganprolaps. Noen kvinner har veldig sterke støttemuskler, leddbånd og fascia i bekkenet og har aldri problemer. Det er også mulig for en kvinne som aldri har hatt en baby å utvikle bekkenorganprolaps.
Risikofaktorer
Faktorer som øker risikoen for å utvikle tynntarmsprolaps inkluderer:
- Graviditet og fødsel. Vaginal fødsel av ett eller flere barn bidrar til å svekke bekkenbunnens støttestrukturer, og øker risikoen for prolaps. Jo flere graviditeter du har, desto større er risikoen for å utvikle noen form for bekkenorganprolaps. Kvinner som bare har keisersnitt, har mindre sannsynlighet for å utvikle prolaps.
- Alder. Tynntarmsprolaps og andre typer bekkenorganprolaps forekommer oftere med økende alder. Når du blir eldre, har du en tendens til å miste muskelmasse og muskelstyrke – i bekkenmusklene så vel som andre muskler.
- Bekkenkirurgi. Fjerning av livmoren (hysterektomi) eller kirurgiske prosedyrer for å behandle inkontinens kan øke risikoen for å utvikle tynntarmsprolaps.
- Økt abdominal trykk. Overvekt øker trykket inne i magen, noe som øker risikoen for å utvikle tynntarmsprolaps. Andre faktorer som øker trykket inkluderer pågående (kronisk) hoste og anstrengelser under avføring.
- Røyketobakk. Røyketobakk er assosiert med utvikling av prolaps fordi røykere ofte hoster, noe som øker trykket i magen.
- Bindevevsforstyrrelser. Du kan være genetisk utsatt for prolaps på grunn av svakere bindevev i bekkenområdet ditt, noe som gjør deg naturlig mer utsatt for tynntarmsprolaps og andre typer bekkenorganprolaps.
Forebygging av tynntarmsprolaps
Du kan kanskje redusere sjansene for tynntarmsprolaps med disse strategiene:
- Oppretthold en sunn vekt. Hvis du er overvektig, kan det å gå ned litt i vekt redusere trykket inne i magen.
- Forhindre forstoppelse. Spis fiberrik mat, drikk rikelig med væske og tren regelmessig for å unngå å måtte anstrenge deg under avføring.
- Behandle en kronisk hoste. Konstant hoste øker magetrykket. Se legen din for å spørre om behandling hvis du har en pågående (kronisk) hoste.
- Slutt å røyke tobakk. Røyking av tobakk bidrar til kronisk hoste.
- Unngå tunge løft. Å løfte tunge gjenstander øker trykket i magen.
Diagnose av tynntarmsprolaps
For å bekrefte en diagnose av tynntarmsprolaps, utfører legen din en bekkenundersøkelse. Under eksamen kan legen din be deg om å ta et dypt pust og holde det mens du holder ned som om du gjør avføring (Valsalva-manøver), noe som sannsynligvis vil føre til at den prolapserte tynntarmen buler nedover. Hvis legen din ikke kan bekrefte at du har et prolaps mens du ligger på undersøkelsesbordet, kan legen gjenta undersøkelsen mens du står.
Forberedelse til time hos lege
Du kan oppsøke primærlegen din eller se en lege som spesialiserer seg på tilstander som påvirker det kvinnelige forplantningsorganet (gynekolog) eller det forplantningsorgan og urinveiene (urogynekolog, urolog).
Hva du kan gjøre for å forberede deg
Her er litt informasjon som hjelper deg med å forberede deg til en avtale med legen.
- Lag en liste over eventuelle symptomer du har hatt og hvor lenge.
- List opp den medisinske nøkkelinformasjonen din, inkludert andre medisinske tilstander du blir behandlet for og eventuelle medisiner, vitaminer eller kosttilskudd du tar.
- Ta med deg et familiemedlem eller en venn for å hjelpe deg med å huske all informasjonen du vil motta.
- Skriv ned spørsmål å spørre legen din.
For tynntarmsprolaps inkluderer grunnleggende spørsmål å stille legen din:
- Er det fremfall i tynntarmen som forårsaker symptomene mine?
- Hvilken behandlingsmetode anbefaler du?
- Hva vil skje hvis jeg velger å ikke behandle tynntarmsprolaps?
- Vil dette problemet gjenta seg når som helst i fremtiden?
- Må jeg følge noen restriksjoner for å forhindre progresjon?
- Er det noen skritt for egenomsorg jeg kan ta?
- Bør jeg se en spesialist?
Ikke nøl med å stille andre spørsmål under avtalen din hvis du har.
Hva legen din kan spørre om
Legen din kan stille deg disse spørsmålene:
- Hvilke symptomer har du?
- Når merket du disse symptomene for første gang?
- Har symptomene dine blitt verre over tid?
- Har du bekkensmerter? Hvis ja, hvor alvorlig er smerten?
- Er det noe som utløser symptomene dine, som hoste eller tunge løft?
- Har du urinlekkasje (urininkontinens)?
- Har du hatt en pågående (kronisk) hoste eller kraftig hoste?
- Løfter du ofte tunge gjenstander under arbeid eller daglige aktiviteter?
- Anstrenger du deg under avføring?
- Har du andre medisinske tilstander?
- Hvilke medisiner, vitaminer eller kosttilskudd tar du?
- Har du vært gravid og hatt vaginale fødsel?
- Ønsker du å få barn i fremtiden?
Behandling av tynntarmsprolaps
Tynntarmsprolaps trenger ikke behandling hvis symptomene ikke plager deg. Kirurgi kan være effektiv hvis du har avansert prolaps med plagsomme symptomer. Ikke-kirurgiske tilnærminger er tilgjengelige hvis du ønsker å unngå kirurgi, hvis kirurgi vil være for risikabelt eller hvis du ønsker å bli gravid i fremtiden.
Behandlingsalternativer for tynntarmsprolaps inkluderer:
- Observasjon. Hvis prolapsen din forårsaker få eller ingen tydelige symptomer, trenger du ikke behandling. Enkle egenomsorgstiltak, som å utføre øvelser kalt Kegel-øvelser for å styrke bekkenmusklene, kan gi symptomlindring. Å unngå tunge løft og forstoppelse kan redusere sannsynligheten for å forverre prolapsen.
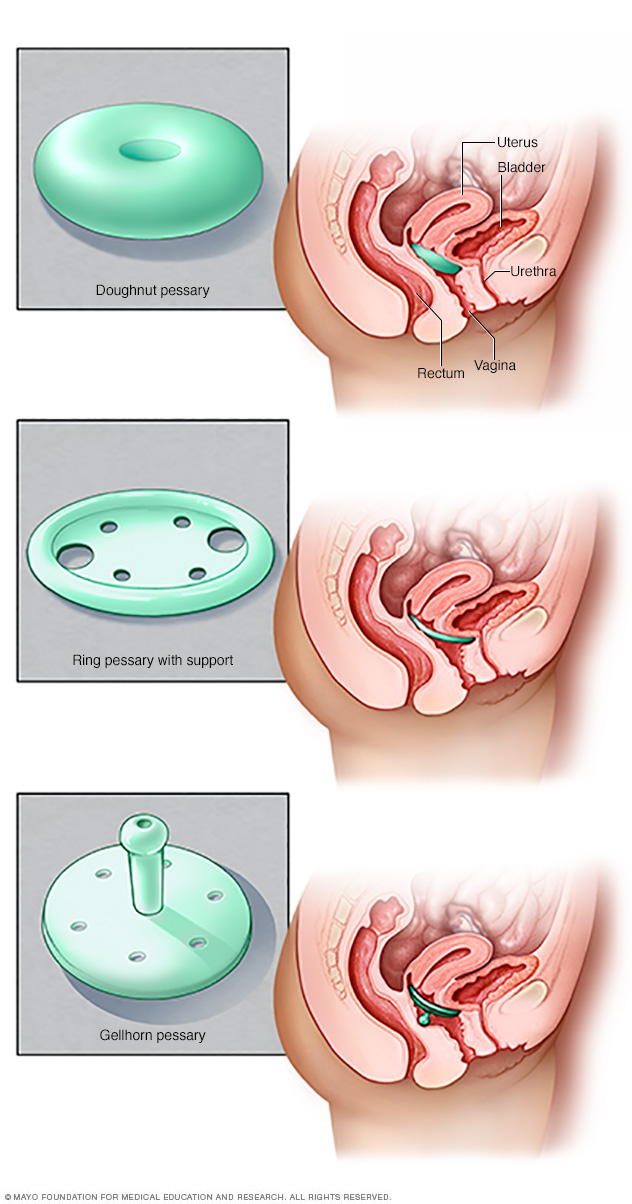
- Pessar. En silikon-, plast- eller gummianordning satt inn i skjeden din støtter det svulmende vevet. Pessarer kommer i en rekke stiler og størrelser. Å finne den rette innebærer litt prøving og feiling. Legen din måler og tilpasser deg til enheten, og du lærer hvordan du setter inn, fjerner og rengjør den.
- Kirurgi. En kirurg kan utføre kirurgi for å reparere prolapsen gjennom skjeden eller magen, med eller uten robothjelp. Under prosedyren flytter kirurgen den prolapserte tynntarmen tilbake på plass og strammer bindevevet i bekkenbunnen. Noen ganger kan små porsjoner av syntetisk netting brukes for å støtte svekket vev. En tynntarmsprolaps kommer vanligvis ikke tilbake. Imidlertid kan ytterligere skade på bekkenbunnen skje med økt bekkentrykk, for eksempel ved forstoppelse, hoste, overvekt eller tunge løft.
Stell hjemme
Avhengig av alvorlighetsgraden av tilstanden din, kan disse egenomsorgstiltakene lindre symptomene dine:
- Utfør Kegel-øvelser for å styrke bekkenmuskulaturen og støtte svekket vaginalt vev.
- Unngå forstoppelse ved å drikke rikelig med væske og spise fiberrik mat, som fullkorn og frisk frukt og grønnsaker.
- Unngå tunge løft.
- Prøv å kontrollere hosten.
- Gå ned i vekt hvis du er overvektig eller overvektig.
- Unngå å bære ned for å gjøre avføring. Stol på din naturlige kolorektale funksjon for å få avføring.
- Slutt å røyke tobakk.
Kegel øvelser
Kegel-øvelser styrker bekkenbunnsmuskulaturen, som støtter livmor, blære og tarm. En sterk bekkenbunn gir bedre støtte til bekkenorganene dine, forhindrer at prolaps forverres og lindrer symptomer forbundet med bekkenorganprolaps.
For å utføre Kegel-øvelser, følg disse trinnene:
- Stram (trekk sammen) bekkenbunnsmusklene – musklene du bruker for å slutte å urinere.
- Hold sammentrekningen i fem sekunder, og slapp av i fem sekunder. (Hvis dette er for vanskelig, start med å holde i to sekunder og slapp av i tre sekunder.)
- Arbeid opp til å holde sammentrekningen i 10 sekunder av gangen.
- Sikt på minst tre sett med 10 repetisjoner hver dag.
Spør legen din om du bruker de riktige musklene. Kegel-øvelser kan være mest vellykkede når de blir undervist av en fysioterapeut og forsterket med biofeedback. Biofeedback innebærer å bruke overvåkingsenheter som bidrar til å sikre at du strammer de riktige musklene, med optimal intensitet og lang tid.
Når du har lært deg den riktige metoden, kan du gjøre Kegel-øvelser diskret omtrent når som helst, enten du sitter ved skrivebordet eller slapper av på sofaen.





Discussion about this post