Oversikt
Autoimmun hepatitt er leverbetennelse som oppstår når kroppens immunsystem angriper leverceller. Den eksakte årsaken til autoimmun hepatitt er uklar, men genetiske og miljømessige faktorer ser ut til å samhandle over tid for å utløse denne sykdommen.
Ubehandlet autoimmun hepatitt kan føre til arrdannelse i leveren (cirrhose) og til slutt til leversvikt. Når diagnostisert og behandlet tidlig, derimot, kan autoimmun hepatitt ofte kontrolleres med legemidler som undertrykker immunsystemet.
En levertransplantasjon kan være et alternativ når autoimmun hepatitt ikke reagerer på medikamentelle behandlinger eller i tilfeller av avansert leversykdom.
Symptomer på autoimmun hepatitt
Tegn og symptomer på autoimmun hepatitt varierer fra person til person og kan komme plutselig. Noen mennesker har få problemer i de tidlige stadiene av denne sykdommen, mens andre opplever tegn og symptomer som kan omfatte:
- Utmattelse
- Ubehag i magen
- Gulfarging av huden og det hvite i øynene
- En forstørret lever
- Unormale blodårer på huden (edderkoppangiomer)
- Hudutslett
- Leddsmerter
- Tap av menstruasjon
Når trenger du å oppsøke lege?
Hvis du har noen tegn eller symptomer som bekymrer deg, gå til lege.
Årsaker til autoimmun hepatitt
Autoimmun hepatitt oppstår når kroppens immunsystem, som vanligvis angriper virus, bakterier og andre patogener, retter seg mot leveren. Dette angrepet på leveren kan føre til kronisk betennelse og alvorlig skade på leverceller. Årsaken til at kroppen angriper seg selv er uklar, men forskere tror autoimmun hepatitt kan være forårsaket av samspillet mellom gener som kontrollerer immunsystemets funksjon og eksponering for bestemte virus eller medisiner.
Typer autoimmun hepatitt
Leger har identifisert to hovedformer for autoimmun hepatitt.
- Type 1 autoimmun hepatitt. Dette er den vanligste typen sykdom. Denne typen kan forekomme i alle aldre. Omtrent halvparten av personene med type 1 autoimmun hepatitt har andre autoimmune lidelser, som cøliaki, revmatoid artritt eller ulcerøs kolitt.
- Type 2 autoimmun hepatitt. Selv om voksne kan utvikle type 2 autoimmun hepatitt, er det mest vanlig hos barn og unge. Andre autoimmune sykdommer kan følge med denne typen autoimmun hepatitt.
Risikofaktorer
Faktorer som kan øke risikoen for å utvikle autoimmun hepatitt inkluderer:
- Å være kvinne. Selv om både menn og kvinner kan utvikle autoimmun hepatitt, er denne sykdommen mer vanlig hos kvinner.
- En historie med visse infeksjoner. Autoimmun hepatitt kan utvikle seg etter at du er infisert med meslinger, herpes simplex eller Epstein-Barr-virus. Denne sykdommen er også knyttet til hepatitt A, B eller C-infeksjon.
- Arvelighet. Bevis tyder på at en disposisjon for autoimmun hepatitt kan forekomme i familier.
- Har en autoimmun sykdom. Personer som allerede har en autoimmun sykdom, som cøliaki, revmatoid artritt eller hypertyreose (Graves sykdom eller Hashimotos tyreoiditt), er mer sannsynlig å utvikle autoimmun hepatitt.
Komplikasjoner av autoimmun hepatitt
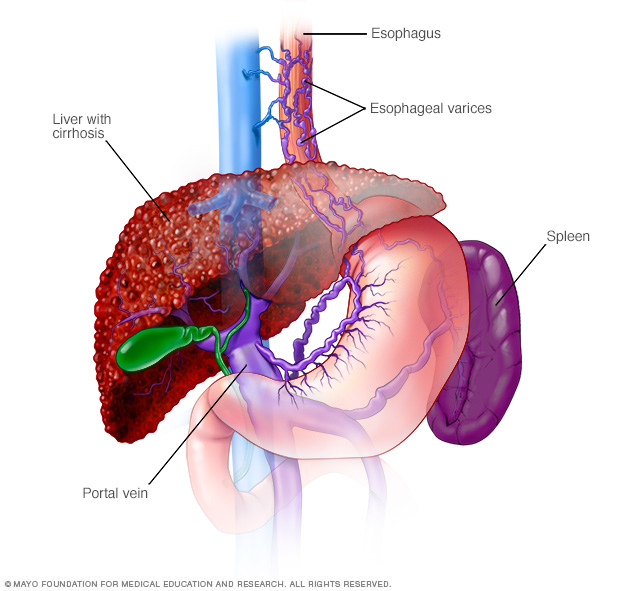
Autoimmun hepatitt som går ubehandlet kan forårsake permanent arrdannelse i levervevet (cirrhose). Komplikasjoner av cirrhose inkluderer:
- Forstørrede årer i spiserøret (esophageal varices). Når sirkulasjonen gjennom portvenen er blokkert, kan blodet gå tilbake til andre blodårer – hovedsakelig blodårer i mage og spiserør. Blodårene er tynnveggede, og fordi de er fylt med mer blod enn de er ment å bære, vil de sannsynligvis blø. Massive blødninger i spiserøret eller magesekken fra disse blodårene er en livstruende nødsituasjon som krever øyeblikkelig medisinsk behandling.
- Væske i magen (ascites). Leversykdom kan føre til at store mengder væske samler seg i magen. Ascites kan være ubehagelig og kan forstyrre pusten og er vanligvis et tegn på avansert skrumplever.
- Leversvikt. Denne tilstanden oppstår når omfattende skade på leverceller gjør det umulig for leveren å fungere tilstrekkelig. På dette tidspunktet er det nødvendig med en levertransplantasjon.
- Leverkreft. Personer med skrumplever har økt risiko for leverkreft.
Diagnose av autoimmun hepatitt
Tester og prosedyrer som brukes for å diagnostisere autoimmun hepatitt inkluderer:
- Blodprøver. Å teste en prøve av blodet ditt for antistoffer kan skille autoimmun hepatitt fra viral hepatitt og andre tilstander med lignende symptomer. Antistofftester hjelper også med å finne ut hvilken type autoimmun hepatitt du har.
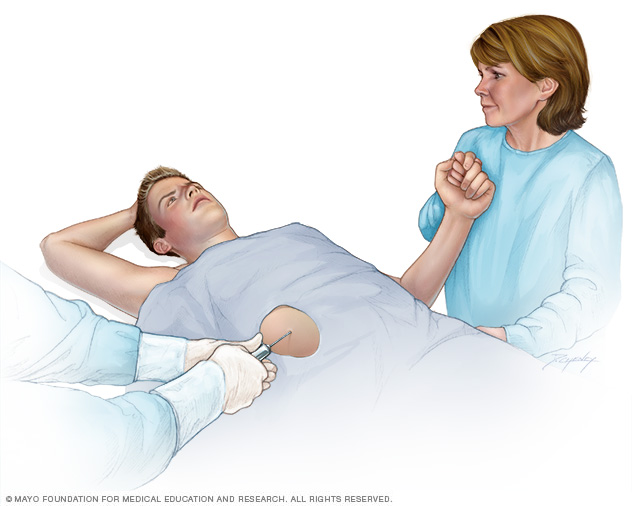
- Leverbiopsi. Leger utfører en leverbiopsi for å bekrefte diagnosen og for å bestemme graden og typen av leverskade. Under denne prosedyren samles en liten mengde levervev ved hjelp av en tynn nål som føres inn i leveren din gjennom et lite snitt i huden din. Prøven sendes deretter til et laboratorium for analyse.
Behandling av autoimmun hepatitt
Uavhengig av hvilken type autoimmun hepatitt du har, er målet med behandlingen å bremse eller stoppe immunsystemets angrep på leveren din. Behandlingen bidrar til å bremse utviklingen av sykdommen. For å nå dette målet trenger du medisiner som senker immunsystemets aktivitet. Den første behandlingen er vanligvis prednison. En annen medisin, azatioprin (Azasan, Imuran), kan anbefales i tillegg til prednison.
Prednison, spesielt når det tas på lang sikt, kan forårsake et bredt spekter av alvorlige bivirkninger, inkludert diabetes, tynne bein (osteoporose), brukne bein (osteonekrose), høyt blodtrykk, grå stær, glaukom og vektøkning.
Leger foreskriver vanligvis prednison i høy dose i omtrent den første måneden av behandlingen. Deretter, for å redusere risikoen for bivirkninger, reduserer de dosen gradvis i løpet av de neste månedene til de når lavest mulig dose som kontrollerer sykdommen. Å legge til azatioprin hjelper deg også med å unngå prednison-bivirkninger.
Selv om du kan oppleve remisjon noen år etter oppstart av behandling, kommer sykdommen ofte tilbake hvis legemidlet seponeres. Avhengig av situasjonen din, kan du trenge livslang behandling.
Levertransplantasjon
Når medisiner ikke stopper utviklingen av sykdommen eller du utvikler irreversible arrdannelser (cirrhose) eller leversvikt, er det gjenværende alternativet en levertransplantasjon.
Under en levertransplantasjon fjernes den syke leveren din og erstattes med en sunn lever fra en donor. Levertransplantasjoner bruker oftest lever fra avdøde organdonorer. I noen tilfeller kan en levertransplantasjon fra levende donor brukes. Under en levertransplantasjon med levende giver får du bare en del av en frisk lever fra en levende giver. Begge leverene begynner å regenerere nye celler nesten umiddelbart.


Discussion about this post